
我國糖尿病相關慢性腎臟病已成為慢性腎臟病的首要病因。一份曾經發表在《新英格蘭醫學雜誌》上的《中國慢性腎臟病疾病譜的變遷》的文章向中國糖尿病患者敲響了「護腎」的警鐘。
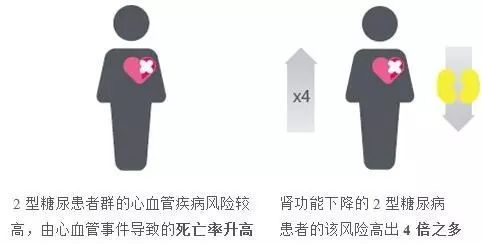
有關專家指出,糖尿病患者的腎臟受損的幾率與風險要遠遠高於非糖尿病患者。糖尿病的腎損傷往往在無聲無息中發生,癥狀不易察覺。若早期不加以控制,任由腎功能不可逆地減退,到了中晚期發展成糖尿病腎病,患者的生活質量將不容樂觀,治療難度也大大提高。
糖友護腎要三早
早發現
如廁後多看一眼
雖然慢性腎病起病隱匿,但並不是說它無跡可尋。老年人日常可以養成如廁後看一眼的習慣,觀察下尿液的顏色和性狀。
若尿中有泡沫,放置一個小時後觀察泡沫仍不消失,或勞累、感冒、上火後尿色加深,呈濃茶色、醬油色,應及時到腎病科進行尿液檢查。
此外,貧血、食慾減退、噁心、嘔吐、皮膚瘙癢、腰痛等都可能是慢性腎病透露的信號。
早預防
每年查一次尿常規
高血壓和腎臟病可謂是兩個「難兄難弟」。腎臟病往往會引起高血壓,如腦、腎等多個靶器官損害。因此,高血壓患者也是腎臟病的高危人群。
此外,糖尿病患者有可能會發生糖尿病腎病,且病程越長危險越高,一旦發展到終末期腎病,往往更加難以控制。
這兩大人群要將血壓、血糖控制在理想的範圍內,以減少腎臟損傷。無癥狀高危人群(如患有高血壓、糖尿病、痛風、高脂血症),最好每年至少做1次尿常規檢查。
1型糖尿病人患病5年後要檢查腎臟功能,而2型糖尿病人因為癥狀不明顯,發病時血糖可能已經升高多年,一旦得病要立即檢查腎功能。以後的每年都至少檢查一次。
早治療
三分吃藥七分養
俗話說,「治病三分靠治,七分靠養」,慢性腎病也不例外。
如何做好這「七分」呢?
首先就是要保證合理的飲食結構。提倡優質低蛋白飲食,通常建議蛋白質攝取量為每公斤體重0.6克。建議其中一半應為優質蛋白質,即富含氨基酸的動物蛋白質,尤其是蛋及奶。
鈉鹽攝入量限制在2~3g/d,同時禁食腌制食品;限制含磷較高的食物如汽水、酵母、動物內臟類、干豆類、堅果類;血鉀高時,應少選用鉀離子含量高的疏菜水果,如紫菜、冬筍、菠菜、咖啡、濃茶、雞精等。
浮腫明顯的患者必須限制每天的液體攝入量。通常經口攝入的液體量大約等於全日排尿量加500ml為宜。
要堅持鍛煉並保持良好的作息習慣。防過度勞累,早期糖尿病腎病運動不怎麼受限,但終末期大量、劇烈的運動就要避免了,因為此時往往合并有心血管的病變,劇烈運動危險性較高。
藥物選擇要「腎」重
糖尿病患者的腎功能是逐年遞減的。糖尿病患者大部分是得了好幾種慢性病的老年人,長期服用多種藥物是不可避免的事情。隨著年齡的增長,病程的延長,以及共服多種依賴腎臟排泄的藥物,腎功能走的是下坡路,腎功能減弱的癥狀也隨之出現,如夜尿增多、腎動脈硬化等。
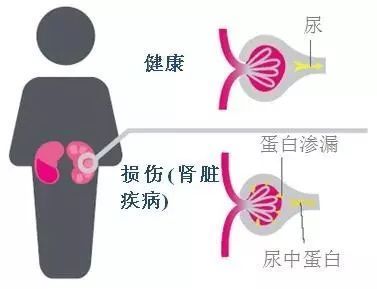
對於腎功能不全的糖尿病患者,還會伴有多種降糖藥物劑量調整較難把握,容易造成失誤 ,降糖藥物使用不當的現象並不少見 。
專家指出:
目前包括口服降糖葯在內的大部分藥物,都通過肝臟代謝、腎臟清除。長期高血糖的狀態會讓腎功能受損,會增加藥物之間相互作用的風險,出現低血糖的幾率會升高,同時會進一步增加腎臟負擔。對於腎功能不全的糖尿病患者,其低血糖風險也更高,而且一旦出現腎受損,很多依賴腎臟代泄的降糖葯就不能用了。
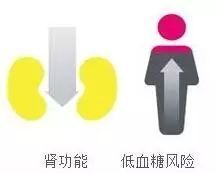
糖尿病的患者應從治療之初就要開始進行風險管理,一方面加強腎功能監測,也可以優先選用對腎無負擔的藥物,來給腎臟減負。
DPP-4 抑制劑作為醫生最為關注的新型降糖藥物,其廣泛適用於2型糖尿病患者。以利格列汀為例,其很少部分經肝腎排謝,因此,在降糖同時不影響腎功能,對已經出現肝腎損傷的糖尿病患者,也可在任何階段無需調整劑量使用。
最後,有關專家強調,內分泌科醫生有責任向患者普及糖尿病腎病的知識,讓糖尿病患者定期進行腎功能檢查。糖尿病患者應該密切關注自己的身體狀況,若出現泡沫尿、身體不同部位的水腫、血壓升高,可能是腎病早期的信號,應儘早到醫院諮詢醫生。



























