如何形容「痛風」發作時有多難受?
除了存在感極強的關節腫脹、壓痛,飲食上的種種限制也讓高尿酸人群感到「生無可戀」。

尿酸是嘌呤代謝的最終產物,人體約20%的嘌呤來自食物,80%經體內細胞代謝產生,飲食結構和習慣都會影響其代謝。
痛風人群到底怎麼吃?《生命時報》邀請專家解讀痛風飲食最新建議,並為你逐條分析。
受訪專家
北京老年醫院內分泌科主任 耿亞輝
中山大學附屬第六醫院風濕免疫科主任 黃建林
北京大學人民醫院臨床營養科主任 柳鵬
痛風與「吃」密切相關
痛風是高尿酸引發的關節紅、腫、痛,甚至功能障礙。
早在公元前5世紀,古希臘「醫學之父」希波克拉底分析痛風發生的人群後,就認為痛風與放縱飲食有關。
現代醫學也證實,無論男女,高嘌呤飲食均是急性痛風的誘發因素。

在日常飲食中,有人愛吃肉類,也有人喜食海鮮、動物內臟等高嘌呤食物。
飲食中的嘌呤經過分解代謝產生尿酸,當機體嘌呤代謝紊亂產生的尿酸過多和(或)尿酸排泄減少,就會形成高尿酸血症,進而導致痛風。
醫學上將高尿酸血症定義為:正常嘌呤飲食下,非同日兩次空腹血尿酸水平,男性高於420微摩爾/升,女性高於360微摩爾/升。
尿酸鹽在血液中的飽和濃度為420微摩爾/升(不分性別),超過這個值就可引起尿酸鹽結晶析出,在關節腔和其他組織中沉積。
如果沉積在關節,就可能出現痛風性關節炎,也就是大家常說的「痛風發作」。
痛風飲食5條新建議
以往痛風患者的飲食干預常以控制嘌呤為主,儘可能吃無嘌呤或低嘌呤食物。
如果堅持完全無嘌呤飲食,尿酸可降低60微摩爾/升,但由於難以搭配、口感差,患者常不能長期堅持。
為此,科學家們於近期提出了痛風患者的飲食新策略。

總體來說,有以下5個核心要求。
低脂肪,降低炎症水平
長期高脂飲食會造成體內甘油三酯的過度積累,導致或加重肥胖,增加全身炎症水平。
高脂肪攝入還會增加體內的游離脂肪酸,誘導促炎細胞因子的產生,使尿酸鹽更易結晶,從而誘發急性痛風。因此,痛風患者應儘可能低脂飲食。
低碳水,有助尿酸代謝
碳水化合物中往往含有較多糖,會干擾尿酸代謝,比如果糖可增加血清尿酸水平,減少尿酸排泄。
限制含糖飲料、果汁(尤其是橙汁)等碳水化合物的攝入,可有效預防痛風發作。

高植物蛋白,減少嘌呤合成
與富含植物蛋白的飲食相比,富含動物蛋白的飲食可促進酸性尿液的產生和尿酸結石的形成。
痛風患者的蛋白質來源應以植物蛋白為主,比如豆製品、乳製品。但高蛋白飲食可增加內源性嘌呤的合成,攝入量不宜過高,建議以1克/公斤/日為標準。
高纖維,調節腸道菌群
高尿酸血症患者的腸道菌群豐富度和多樣性會降低,有害菌增加,可誘發炎症。
多攝入膳食纖維有助調節腸道微生態平衡及機體能量平衡,消炎減重一舉兩得。

配合藥物,需分程度
不少患者的痛風並不完全是因為飲食,生活方式干預只是一方面,往往需藥物治療。
輕度痛風患者仍以飲食調整為主,藥物治療為輔;重度痛風患者則要飲食加長期藥物治療共同作用。
上述新策略通過降低嘌呤攝入量、綜合干預控制尿酸,提高治療效果。依據以上幾點,痛風患者可根據喜好、病程選擇合適的飲食,依從性會更高。
不同食物各有嘌呤等級
對尿酸時常失控的人來說,控制嘌呤攝入量至關重要。究竟哪些該吃,哪些不該吃?
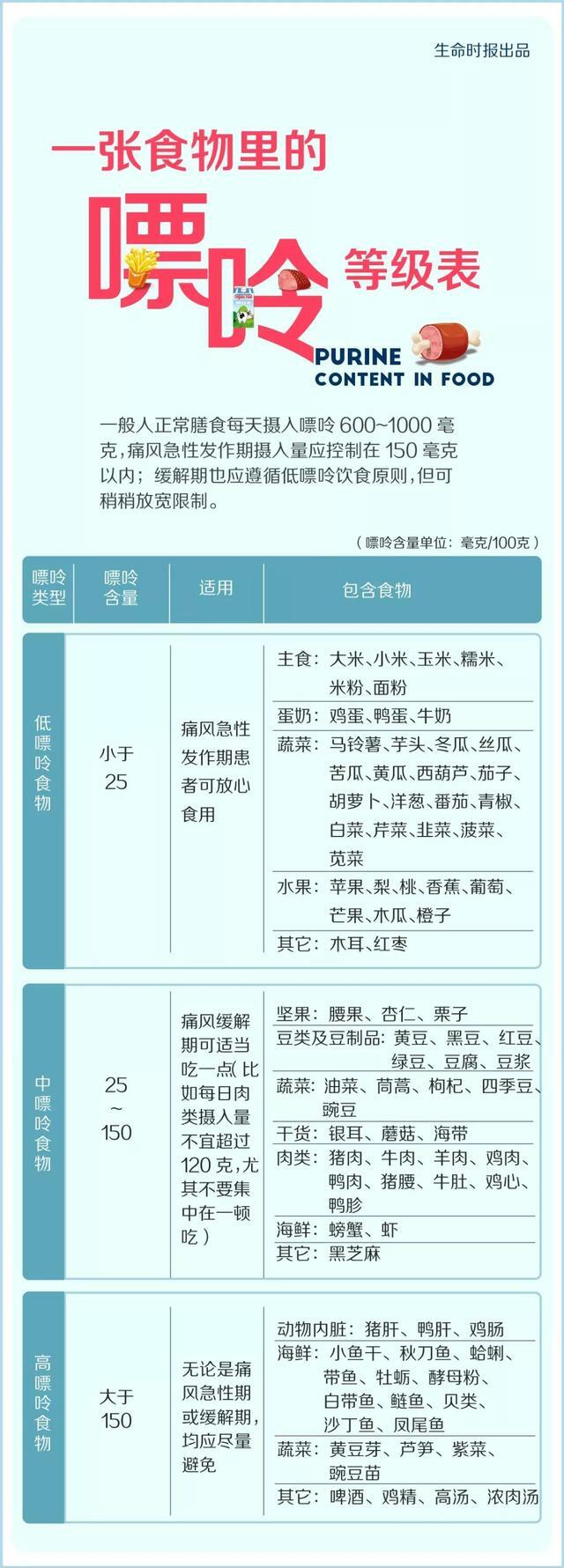
除了關注食物的「嘌呤指數」,還要注意4個生活細節。
多喝水
水是最經濟的降尿酸「藥物」。不僅疼痛發作時要喝水,平常也要保證1500~2000毫升的飲水量。
伴有腎結石者最好能達到3000毫升,腎功能不全或心肺功能異常者要根據病情限制水的攝入量。
適度控制體重
體質指數(BMI)與高尿酸血症呈正相關,肥胖或超重的痛風患者還應控制每日總能量的攝入,適當減少蛋白質與脂肪的攝入。
切忌減肥太快,每月最多減重2~4公斤,否則易引起痛風急性發作。

注意保暖
寒冷是痛風的誘因之一,晝夜溫差大的季節,痛風人群更應注意保暖。加熱會增加尿酸溶解度,相反,冷卻會使尿酸析出,形成結晶,引起疼痛。
運動宜緩和
痛風病人可進行散步、打太極拳、跳廣場舞等有氧運動,但不宜劇烈。
高尿酸患者常合併其他代謝疾病,如糖尿病、高脂血症等,劇烈運動會導致心肌缺血、血壓升高,帶來健康風險。
此外,部分痛風病人的骨骼被尿酸嚴重腐蝕,運動反倒可能造成應力性骨折,最好量力而行。▲
本期編輯:徐夢蓮
版權聲明:本文為《生命時報》原創,未經授權謝絕轉載。