中國抗癌協會腫瘤臨床化療專業委員會, 中國抗癌協會腫瘤支持治療專業委員會. 腫瘤化療導致的中性粒細胞減少診治中國專家共識(2023版)[J]. 中華腫瘤雜誌, 2023, 45(7):575-583.
DOI: 10.3760/cma.j.cn112152-20230224-00076
摘 要
腫瘤化療導致的中性粒細胞減少是化療常見的血液學不良事件和劑量限制性不良反應。化療導致的中性粒細胞減少有可能導致化學藥物減量或延遲、粒細胞減少性發熱和嚴重的感染,從而增加治療費用、降低化療效果、甚至會導致危及生命的併發症。因此,正確評估患者發生中性粒細胞減少的風險,早期識別粒細胞減少性發熱和感染並進行合理的預防和治療,對減少化療所致中性粒細胞減少相關併發症、提高患者治療安全及抗腫瘤化學治療的療效等方面具有重要意義。基於循證醫學證據和專家共識,中國抗癌協會腫瘤臨床化療專業委員會和中國抗癌協會腫瘤支持治療專業委員會制定了《中國腫瘤化療導致的中性粒細胞減少診治專家共識(2023版)》,在《腫瘤化療導致的中性粒細胞減少的診治專家共識(2019版)》的基礎上進行了更新,旨在為我國腫瘤學醫師提供關於化療導致的中性粒細胞減少診斷和治療有效的建議與參考。
【關鍵詞】惡性腫瘤;專家共識;化療導致的中性粒細胞減少;粒細胞減少性發熱;重組人粒細胞集落刺激因子;聚乙二醇化
中性粒細胞減少是應用化療藥物最常見的血液學不良事件和劑量限制性不良反應,中性粒細胞減少的程度和持續時間與化療藥物的種類、劑量、患者自身因素以及聯合用藥有關。化療導致的中性粒細胞減少(chemotherapy-induced neutropenia,CIN)和粒細胞減少性發熱(febrile neutropenia, FN)會增加侵襲性感染的發生風險,可能會引起治療費用的增加、抗生素的使用、住院時間的延長、化學藥物的減量或延遲,嚴重者可導致感染性休克、膿毒綜合徵等危及生命的併發症,甚至導致患者死亡。因此,正確評估患者發生中性粒細胞減少的風險,早期識別FN和感染並進行合理地預防和治療,對減少CIN相關併發症、提高患者治療安全及抗腫瘤化學治療的療效等方面具有重要意義。中國抗癌協會腫瘤臨床化療專業委員會和中國抗癌協會腫瘤支持治療專業委員會經過多次討論及反覆修改,在《腫瘤化療導致的中性粒細胞減少的診治專家共識(2019版)》的基礎上進行了內容的更新,具體更新內容如下:(1)將嚴重的中性粒細胞降低的定義更新為中性粒細胞絕對計數(absolute neutrophil count, ANC)<0.5×109/L或ANC<1.0×109/L但預計在隨後的48 h將下降至<0.5×109/L。(2)更新了常見的可能引發FN的高危或中危化療方案。(3)更新了影響FN發生風險的患者自身因素。(4)新增了預防性使用粒細胞集落刺激因子(granulocyte colony stimulating factor, G-CSF)臨床獲益的支持數據,短效重組人粒細胞集落刺激因子(recombinant human granulocyte colony-stimulating factor, rhG-CSF)和長效聚乙二醇化重組人粒細胞刺激因子(pegylated recombinant human granulocyte colony-stimulating factor, PEG-rhG-GSF)的機體清除途徑及PEG-rhG-CSF的機制,並增加了rhG-CSF和PEG-rhG-CSF的療效、安全性以及成本效益的比較,補充了rhG-CSF和PEG-rhG-CSF的用法和禁忌證。(5)增加了介紹中國已上市的rhG-CSF和PEG-rhG-CSF藥物。(6)增加了G-CSF不良反應及處理原則。(7)增加了MASCC風險指數的內容和適用範圍,並增加了穩定狀態發熱性中性粒細胞減少臨床指數(clinical index of stable febrile neutropenia, CISNE)評分系統的內容和適用範圍,以及具體抗生素選擇的指南參考。通過結合文獻以及新數據的支持,以期為我國腫瘤醫師提供有效的臨床建議與參考。
一 CIN的診斷及分級
CIN是指使用骨髓抑制性化療藥物後引發外周血ANC的降低,即血常規結果中ANC<2.0×109/L。根據美國國家癌症研究所不良事件通用術語標準5.0版將中性粒細胞減少分為4級;1級:ANC(1.5~<2.0)×109/L;2級:ANC(1.0~<1.5)×109/L;3級:ANC(0.5~<1.0)×109/L;4級:ANC<0.5×109/L。若對1次血常規檢測結果存疑時建議多次複查血常規以避免檢測方法帶來的誤差。CIN的谷值通常出現在化療後第7~14天。
二 CIN的特點
1. 中性粒細胞發育成熟的生理過程:骨髓是人體主要的造血器官,造血幹細胞是最原始的造血細胞,造血幹細胞可進一步分化成各系造血祖細胞。原始粒細胞是目前最早可識別的中性粒細胞,隨後原始粒細胞進一步分化發育為早幼粒、中幼粒和晚幼粒細胞,最終分化為成熟的中性粒細胞,並釋放至外周血,中性粒細胞釋放至外周血後的半衰期約為8~12 h。從原始粒細胞發育分化至成熟中性粒細胞的整個過程約需7~14 d。未受損的骨髓每天約可以產生6×108個至4×109個成熟中性粒細胞,骨髓中成熟中性粒細胞的儲備量約為2.5×1012個,是外周血成熟中性粒細胞總數目的12~20倍。
2. CIN的機制及特點:化療引起的骨髓抑制包括急性骨髓抑制和潛在骨髓損傷。當化療藥物導致造血祖細胞耗竭時,即出現急性骨髓抑制,此時造血幹細胞啟動自我更新並增殖分化成造血祖細胞以維持造血系統穩態。但當化學藥物引起造血幹細胞自我更新能力發生障礙時,將導致潛在骨髓損傷。
中性粒細胞降低的程度與使用化療藥物的種類和劑量有關。當使用氟尿嘧啶、吉西他濱、紫杉類等細胞周期特異性藥物時,外周中性粒細胞的谷值一般出現在化療後7~14 d,於14~21 d逐漸恢復至正常值以上;當使用環磷醯胺、阿黴素等細胞周期非特異性藥物時,中性粒細胞減少的谷值通常出現在化療後的10~14 d,於21~24 d逐漸恢復正常。當患者採用高劑量或密集方案化療時,患者的外周血中性粒細胞更可能出現低於正常範圍的長時間谷值。此外需注意的是,有一些藥物比較特殊,例如卡鉑單藥治療時中性粒細胞減少的谷值出現在化療後21 d;若為聯合化療,谷值可提前至第15天,通常用藥後約30 d恢復;司莫司汀單藥治療時白細胞或血小板減少谷值出現在4~6周,持續約5~10 d,通常用藥後6~8周恢復。
三 FN的定義和風險評估
1. FN的定義:FN是指嚴重的中性粒細胞降低合併發熱。嚴重的中性粒細胞降低指ANC<0.5×109/L(4級)或ANC為(0.5~<1.0)×109/L(3級)但預計在隨後的48 h將下降至<0.5×109/L;發熱是指單次口腔溫度測定≥38.3 ℃或≥38.0 ℃持續超過1 h。注意確診中性粒細胞缺乏期間需避免經直腸測溫或進行直腸檢查,以防止腸道定植微生物進入周圍黏膜及軟組織而引發感染。
2. FN發生風險評估:FN的發生風險與特定化療藥物的骨髓毒性、劑量強度、患者自身因素及聯合用藥有關。在第1個周期化療前需要對患者進行FN發生風險的評估,主要包括:(1)疾病類型;(2)化療方案(高劑量化療、劑量密集型化療和標準劑量化療);(3)患者自身因素;(4)治療目的(根治性化療、輔助化療或姑息化療)。並將化療後FN的發生率以10%和20%為界將化療方案分為3類:(1)高危方案(FN發生率>20%);(2)中危方案(FN發生率為10%~20%);(3)低危方案(FN發生率<10%)。
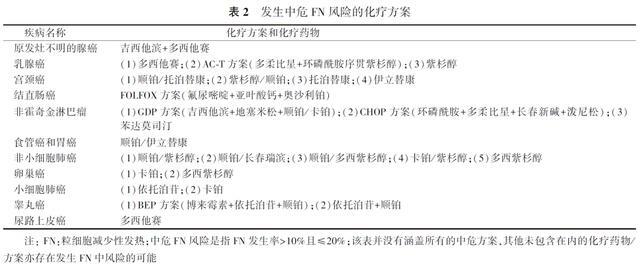
3.化療相關因素:常見的可能引發FN的高危或中危化療方案見表1、2。

4. 患者自身因素:患者自身因素也是影響FN發生風險的重要因素,增加FN發生風險的患者因素主要包括:(1)年齡>65歲且接受全量化療;(2)既往接受過化療或放療;(3)持續中性粒細胞減少症(>10 d);(4)腫瘤侵犯骨髓;(5)近期手術和(或)開放性創傷;(6)全身體能狀況較差,合併其他疾病,如肝(血清膽紅素超過正常值2倍以上)、腎(肌酐清除率≤50 ml/min)、心、肺、內分泌等基礎疾病;(7)營養狀況差;(8)慢性免疫抑制狀態,如人免疫缺陷病毒感染、器官移植和移植後的長期免疫抑制等;(9)晚期疾病。臨床上需要根據患者的具體情況進行個體化的判斷和決策。
四 預防性使用G-CSF
(一)預防性使用G-CSF的臨床獲益
有研究表明,預防性使用G-CSF可以降低包括淋巴瘤、肺癌、乳腺癌等多種腫瘤患者FN的發生率、持續時間和嚴重程度,降低隨後的感染率和住院率,並改善患者按期進行全劑量強度化療的情況。
薈萃分析證實,預防性使用G-CSF可以降低中性粒細胞減少症的發生風險和感染概率。一項薈萃分析納入3493例成年實體瘤和淋巴瘤患者,研究結果表明,預防性使用G-CSF降低了FN的發生風險(RR=0.54,P<0.001),提高了化療的相對劑量強度(P=0.001),並顯著降低了患者感染相關的死亡率(RR=0.55,P=0.018)和化療期間早期死亡率(RR=0.60,P=0.002)。
G-CSF的預防可用於FN的一級預防、二級預防以及接受根治性劑量密集方案化療的患者在化療後進行G-CSF的支持治療。
(二)FN的一級預防
一級預防指首次使用具有骨髓抑制的化療藥物後24~72 h使用G-CSF,以預防FN的發生。
以下情況推薦使用G-CSF進行一級預防:(1)接受FN高危化療方案的患者;(2)接受FN中危化療方案的患者如果伴有上述≥1個患者自身風險因素;(3)接受根治性或輔助性化療的患者,為保障化療劑量足量進行;(4)接受輔助或根治性劑量密集方案化療的患者,如尿路上皮癌接受新輔助劑量密集MVAC方案(氨甲喋呤+長春花鹼+阿黴素+順鉑)、高危乳腺癌接受劑量密集AC-T方案(多柔比星+環磷醯胺序貫紫杉醇)等。
以下情況不推薦使用G-CSF進行一級預防:(1)接受FN中危化療方案且不伴有患者自身風險因素的患者;(2)接受FN低危化療方案的患者;(3)接受姑息性化療患者G-CSF的預防作用尚無定論,需要醫師和患者雙方評估風險-效益比。如果因患者自身因素導致FN風險增加,可考慮預防性使用G-CSF;如果FN風險增加與化療方案相關,推薦更換為骨髓不良反應更小的方案或降低藥物劑量以減少FN的發生風險。
此外,2021年2月12日和2022年7月13日,細胞周期蛋白依賴性激酶4/6曲拉西利分別在美國和中國獲批上市,廣泛期小細胞肺癌患者在接受含依託泊苷和鉑類方案化療或含拓撲替康方案化療前使用,以降低化療引起的骨髓抑制發生率。Ⅱ期臨床試驗結果表明,廣泛期小細胞肺癌患者化療前預防性使用曲拉西利顯著降低治療第1個周期嚴重中性粒細胞減少的持續時間(中位中性粒細胞減少的持續時間分別為0和4 d,P<0.0001)以及嚴重中性粒細胞減少的發生率(分別為1.9%和49.1%;調整RR=0.038,95%CI:0.008~0.195)。
(三)FN的二級預防
二級預防指患者在第2個周期和後續每周期化療之前要對患者進行FN風險評估,如果患者前1個周期化療在未預防性使用G-CSF的情況下發生過FN或劑量限制性中性粒細胞減少性事件,下次化療後預防性使用G-CSF。劑量限制性中性粒細胞減少性事件指嚴重的粒細胞下降達到最低點或粒細胞下降程度影響到化療藥物的劑量。既往研究結果顯示,前次化療後發生FN的患者,後續化療過程中再次發生FN的風險為50%~60%,二級預防性使用G-CSF可顯著降低患者再次發生FN的風險。二級預防同時還可促進前1個周期化療導致粒細胞下降的恢復過程,保障下個周期化療的劑量以及按時進行。如果患者在前1個周期化療後發生了嚴重的粒細胞下降或FN,需考慮本周期降低化療藥物的劑量,但當患者是以治癒作為治療目的時,應慎重考慮化療藥物的減量。
如果患者前1個周期化療在未預防性使用G-CSF的情況下未發生過FN或劑量限制性中性粒細胞減少性事件,本周期不推薦預防性使用G-CSF,下一周期化療之前需重複評估。
(四)rhG-CSF和長效PEG-rhG-GSF
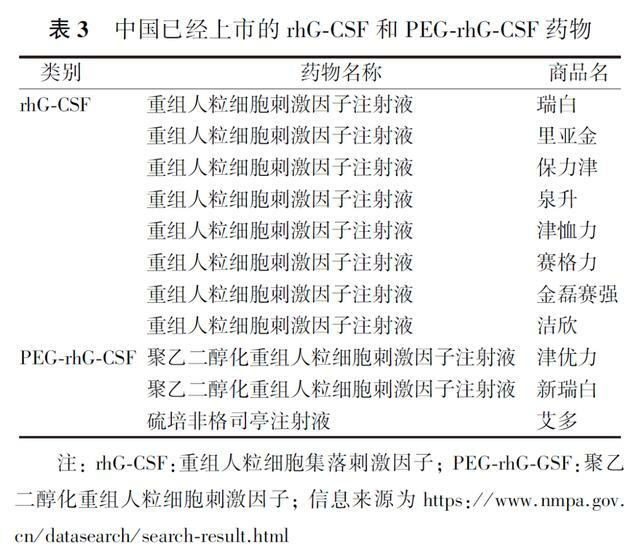
G-CSF預防使用可選擇短效rhG-CSF多次注射,也可選擇半衰期更長的PEG-rhG-GSF單次注射。短效rhG-CSF主要經腎臟清除,PEG-rhG-GSF主要經中性粒細胞介導清除。研究顯示,聚乙二醇化修飾增大蛋白分子量,降低腎小球濾過率,延長半衰期,同時可遮蔽蛋白表面抗原決定簇,降低免疫原性,此外還可阻止蛋白酶的水解,降低蛋白質降解速率。有研究顯示,PEG-rhG-CSF至少達到與短效劑量相似的療效,但應用更加方便。比較PEG-rhG-CSF和rhG-CSF用於預防腫瘤患者化療後引起中性粒細胞減少的安全性和療效的隨機對照臨床研究表明,兩組患者中性粒細胞減少的發生率和持續時間、FN的發生率、總體不良反應差異均無統計學意義。一項研究對比了PEG-rhG-GSF和rhG-CSF預防乳腺癌患者第1個周期化療後中性粒細胞減少的療效,結果顯示,使用PEG-rhG-CSF與rhG-CSF預防的患者4級中性粒細胞減少症的發生率差異無統計學意義,但與rhG-CSF相比,PEG-rhG-CSF可縮短4級中性粒細胞減少症的持續時間[PEG-rhG-CSF:(2.22±1.58)d,rhG-CSF:(3.00 d±1.59)d;P=0.017]。基於真實世界數據的經濟學分析表明,與rhG-CSF相比,乳腺癌患者使用PEG-rhG-CSF預防是一種更具成本效益的預防手段。一項PEG-rhG-CSF預防接受化療的卵巢癌患者因FN住院的成本效益分析表明,對於FN住院率為16%的高風險患者而言,一級預防是唯一具有成本效益的策略;但對於因FN而住院的發生率(FN住院率)<5%的平均風險患者而言,一級預防雖能降低住院率,但成本較高。基於使用PEG-rhG-GSF預防的療效和便捷,對於高FN風險的患者可優先使用PEG-rhG-GSF,有利於提高患者的依從性、用藥安全及化療方案足量足療程的正常實施。目前中國已經上市的rhG-CSF和PEG-rhG-CSF藥物見表3。
短效rhG-CSF和長效PEG-rhG-CSF的具體用法如下。
1. rhG-CSF:短效,每日劑量為5 μg/kg(按四捨五入原則計算至最接近的藥瓶劑量),1次/d,化療後次日即開始每天使用,最長使用至化療後3~4 d內開始每天持續用藥,直至中性粒細胞恢復正常或接近正常水平,但對於接受14 d化療方案的患者,應該在化療開始後的第7天注射PEG-rhG-CSF。
2. PEG-rhG-CSF:長效,單次劑量為成人6 mg,兒童100 mcg/kg(單次最大劑量為6 mg),平均半衰期47 h,每周期僅需注射1次;基於已有證據,PEG-rhG-GSF可用於3周或2周化療方案後中性粒細胞下降的預防,每周化療方案不推薦使用;每周期化療後24~72 h使用,推薦與下一周期化療至少間隔時間為12 d。
3. 特別說明:(1)同步放化療患者不推薦預防性使用rhG-CSF;(2)粒細胞-巨噬細胞集落刺激因子沙格司亭不再推薦用於FN的預防;(3)皮下注射是所有rhG-CSF的首選給藥方式;(4)預防性使用G-CSF的患者,若化療前1 d的中性粒細胞>30×109/L或白細胞計數>50×109/L,則本周期G-CSF用量需減半;(5)rhG-CSF和PEG-rhG-CSF禁止用於對G-CSF有嚴重過敏反應史的患者和有嚴重肝腎心肺功能障礙的患者,對於有藥物過敏史或過敏體質的患者應慎重給藥;(6)rhG-CSF不可與氟尿嘧啶類、依託泊苷、放線菌素D等化療藥物配伍,以及不可與頭孢類抗生素、甲硝唑、克林黴素、低分子肝素鈉、甘露醇、呋塞米等藥物配伍;(7)rhG-CSF不可與替吉奧和卡培他濱等口服化療藥同時使用,待白細胞和中性粒細胞恢復正常後可考慮恢復口服化療藥的使用。
五 中性粒細胞減少患者治療性使用G-CSF
治療性使用G-CSF是指針對已經出現中性粒細胞減少的患者進行治療性應用G-CSF。既往研究結果表明,對發生FN的患者治療性使用G-CSF與安慰劑相比可顯著縮短FN的持續時間、抗生素的使用時間和患者的住院時間。但對於嚴重中性粒細胞減少但不伴有發熱的患者,治療性使用G-CSF並未降低住院率或感染率。因此對化療後發生嚴重中性粒細胞減少但無發熱的患者,不推薦常規治療性使用G-CSF。
對於確診FN的患者,需要分以下情況進行處理:(1)對於本周期化療後曾預防性使用PEG-rhG-GSF的患者,不建議額外補充rhG-CSF;(2)對於未預防性使用rhG-CSF的患者,需進行風險評估,如果存在並發感染風險因素可考慮治療性使用rhG-CSF,如果不伴有並發感染風險,不推薦治療性使用G-CSF。患者的主要感染風險因素包括膿毒血症、患者年齡>65歲、ANC<0.5×109/L、中性粒細胞持續減少時間預計>10 d、合併有肺炎或其他感染疾病、侵襲性的真菌感染、住院期間伴發熱、既往曾發生過FN。
治療性使用G-CSF的具體用法為rhG-CSF 5 μg/(kg·d),皮下注射,持續給藥直至ANC恢復正常或者接近正常水平。需要說明的是治療性G-CSF不推薦使用PEG-rhG-GSF。
六 G-CSF不良反應及處理原則
1. 骨痛:10%~30%的患者發生輕度至中度骨痛,非甾體類抗炎藥通常可以有效控制症狀,但由於合併症、不良反應、藥物與藥物的相互作用以及藥物與疾病的相互作用,非甾體抗炎藥可能不適合所有接受G-CSF支持的化療患者。此外一些患者可能會出現對非甾體抗炎藥無效的骨痛,此時可考慮使用抗組胺類藥物如氯雷他定等。目前並不推薦降低G-CSF的劑量來治療G-CSF相關性骨痛。
2. 過敏反應:包括皮膚、心血管系統或呼吸系統的過敏反應。
3. 脾臟破裂:有病例報導顯示,患者在使用G-CSF後出現脾臟破裂,其中一些有致死風險,脾臟破裂多發生在潛在造血功能障礙患者、實體腫瘤患者和健康的外周血造血幹細胞供者中。G-CSF誘導脾臟破裂的確切機制尚不明確,可能與循環粒細胞和髓樣前體細胞在脾臟內積聚相關。因此,如果患者出現腹痛(尤其是左上腹)、噁心嘔吐及逐漸加重的貧血等臨床症狀,需警惕脾破裂的風險。
4. 肺不良反應:見於霍奇金淋巴瘤患者接受含博來黴素方案化療,尤其是ABVD方案(阿黴素+博來黴素+長春花鹼+達卡巴嗪),每2周給予1次博來黴素後G-CSF治療可引起肺不良反應。因此對於使用ABVD或Stanford V化療方案(多柔比星+長春花鹼+氮芥+長春新鹼+博來黴素+足葉乙苷+潑尼松)的經典霍奇金淋巴瘤患者不推薦常規聯合使用G-CSF。研究表明,在沒有G-CSF支持的情況下,ABVD可以安全地全量使用。而由於劑量遞增的BEACOPP方案(博來黴素+依託泊苷+多柔比星+環磷醯胺+長春新鹼+丙卡巴肼+潑尼松)不良反應和治療延遲的高發生率,推薦將G-CSF支持用於採用該方案治療的霍奇金淋巴瘤患者。
5. 其他潛在不良反應:急性呼吸窘迫綜合徵、肺泡出血、鐮狀細胞危象等。
七 感染預防和治療
通常根據FN和嚴重併發症發生風險的高低將患者分為低危和高危組。低危患者是指預計嚴重中性粒細胞減少持續時間≤7 d、無共存疾病、無嚴重肝腎功能障礙的患者,這類患者發生嚴重併發症的風險較低。高危患者為預計中性粒細胞減少(ANC<0.5×109/L)持續>7 d的患者,此外如果中性FN患者存在持續性共存疾病或嚴重肝腎功能障礙,無論其中性粒細胞減少持續多久,均認為是高危患者。目前認為大多數因實體瘤接受常規化療的患者屬於低危患者,而成人血液系統惡性腫瘤患者及造血幹細胞移植受者屬於高危患者。
此外癌症支持治療多國協會(multinational association for supportive care in cancer, MASCC)風險指數(表4)被證實可以預測中性FN相關的內科併發症風險,可以作為臨床醫師選擇整體護理和治療策略的基本工具。MASCC總分<21分者被判定為高危患者,其餘為低危患者,高危患者建議入院接受靜脈廣譜抗生素的治療,低危的部分患者入院或門診接受口服抗菌藥物的治療。但MASCC模型有一定局限性,它不能明確患者發生併發症的風險以及確定哪些患者需要住院治療。穩定狀態發熱性中性粒細胞減少臨床指數(clinical index of stable febrile neutropenia, CISNE)評分系統等用於對FN患者進行風險分層。CISNE評分系統包含6個與嚴重併發症相關的因素,分別為美國東部腫瘤協作組體能狀態評分≥2分(2分)、慢性阻塞性肺病(1分)、慢性心血管疾病(1分)、黏膜炎≥2度(1分)、單核細胞<200/μl(1分)和應激性高血糖(2分),以此將患者分為低危(0分)、中危(1~2分)和高危(≥3分)3個預後等級,它是對發生FN但表面處於穩定狀態(無器官衰竭、生命體徵異常和嚴重感染)的腫瘤患者進行嚴重併發症風險預測的有效模型,不適用於FN不穩定、嚴重感染、淋巴瘤或血液惡性腫瘤的患者。CISNE<3分的患者可在醫院觀察4~72 h或門診隨訪,CISNE≥3分的患者有發生嚴重併發症的高風險,建議住院。

1. 無FN患者抗感染的預防:通常使用廣譜抗生素對無發熱的中性粒細胞減少患者進行抗感染預防以預防最常見的病原體感染,但預防性抗感染治療會增加一些風險包括患者的治療費用、藥物相關不良反應、二重感染(例如艱難梭菌感染)的易感性,以及產生對抗生素耐藥的菌株等,因此並不推薦對所有患者常規預防性應用廣譜抗生素。
低風險中性粒細胞減少患者預計嚴重的中性粒細胞減少(ANC<0.5×109/L)持續時間≤7 d時不推薦常規使用抗生素預防。
高風險中性粒細胞減少患者推薦使用針對銅綠假單胞菌和其他革蘭陰性桿菌的預防性方案,常用藥物有左氧氟沙星(1次500或750 mg,1次/d,口服)或環丙沙星(1次500或750 mg,2次/d,口服)。研究表明,以氟喹諾酮類藥物為基礎的抗生素預防能有效減少侵襲性革蘭陰性菌感染及發熱的發生率。使用氟喹諾酮類預防性治療的潛在缺點包括藥物不良反應以及可能促進耐藥等。在使用氟喹諾酮類藥物預防治療的機構中,應當對革蘭陰性桿菌中的氟喹諾酮類耐藥情況進行系統性監測。不推薦預防性加入具有抗革蘭陽性菌特異性活性的抗細菌藥物。
2. FN患者抗感染治療:超過60%的FN患者可能合併感染或隱性感染,菌血症的發生率超過20%,FN的致死率極高。為避免進展為膿毒綜合徵及甚至死亡,對於所有伴中性粒細胞減少性發熱的患者,其中包括已經接受預防性抗生素治療的患者,要求在完成血培養等必要檢查後(就診的60 min內)立即開始經驗性廣譜抗生素治療。
低風險患者可在短時觀察或短期住院後,進行口服抗生素的門診治療。推薦的初始經驗性口服抗生素方案包括1種氟喹諾類藥物(環丙沙星750 mg,口服,2次/d,或左氧氟沙星750 mg,口服,1次/d)聯用1種β內醯胺類藥物(如阿莫西林克拉維酸,500 mg/125 mg,口服,3次/d)。對於有青黴素超敏反應史的患者,可給予克林黴素(300 mg,4次/d)取代阿莫西林-克拉維酸,如果頭孢菌素安全,可給予頭孢克肟(400 mg,1次/d)。對於粒細胞缺乏超過7 d並有高危因素的患者需要預防性使用抗真菌藥物。
對於已經接受氟喹諾酮類的抗生素預防的患者,不應再接受氟喹諾酮類為初始經驗性抗生素治療,而應採用推薦用於高風險患者的一種靜脈治療方案,確保獲得充分的抗銅綠假單胞菌活性。
高危中性粒細胞減少患者出現發熱均需要長期入院並接受靜脈抗生素的治療,治療方案可考慮採用廣譜抗假單胞菌的β-內醯胺類藥物(如頭孢吡肟、美羅培南、亞胺培南或哌拉西林三唑巴坦)進行經驗性單藥治療,在初始治療方案的標準用藥中不推薦包含萬古黴素(或另一種針對革蘭陽性球菌的藥物),而對於疑似中心靜脈導管相關感染、皮膚或軟組織感染、肺炎或血流動力學不穩定的患者,應加用抗革蘭陽性菌的治療。對於伴有複雜表現(如低血壓、中心靜脈導管相關感染、皮膚或軟組織感染、肺炎)的患者,則應擴大抗菌譜,覆蓋可疑致病菌(如耐藥性革蘭陰性菌、革蘭陽性菌和厭氧菌,以及真菌)。
具體抗生素的選擇可參考《中國中性粒細胞缺乏伴發熱患者抗菌藥物臨床應用指南(2020年版)》。
參考文獻略。
本文為提前在線版本,如有不一致之處,以正式發表版本為準。出版日為每月23日,網站和資料庫更新有時間差,歡迎正式出版後下載原文:
1. 機構用戶IP:中華醫學期刊全文資料庫(http://www.yiigle.com/)右上角IP登錄,正常檢索/查看/下載即可
2. 個人帳號:綁定中華醫學期刊機構用戶後,直接登錄本刊官網(http://www.chinjoncol.com/)檢索/查看/下載全文(通過萬方、中華醫學期刊網檢索也將跳轉至本刊官網)
3. 年卡或單期購買用戶:詳詢中華醫學期刊網會員服務
4. 紙質版期刊訂閱:中國郵政網上營業廳(https://11185.cn/)檢索「中華腫瘤雜誌」在出版前訂購;或中華醫學期刊網-期刊服務-期刊商城訂購過刊。
滑動查看所有專家名單

共識專家組組長
馮繼峰(江蘇省腫瘤醫院 南京醫科大學附屬腫瘤醫院腫瘤內科)
石遠凱(國家癌症中心 國家腫瘤臨床醫學研究中心 中國醫學科學院北京協和醫學院腫瘤醫院內科 抗腫瘤分子靶向藥物臨床研究北京市重點實驗室)
姜文奇(中山大學腫瘤防治中心腫瘤內科)
巴一(北京協和醫院腫瘤醫學中心)
共識專家組成員(按姓氏漢語拼音字母排序)
常建華(中國醫學科學院腫瘤醫院深圳醫院腫瘤內科)
陳公琰(哈爾濱醫科大學附屬腫瘤醫院呼吸內科)
陳凱(蘇州大學附屬第一醫院腫瘤科)
程穎(吉林省腫瘤醫院腫瘤內科)
褚倩(華中科技大學同濟醫學院附屬同濟醫院胸部腫瘤科)
鄧艷紅(中山大學附屬第六醫院腫瘤內科)
韓寶惠(上海交通大學附屬上海市胸科醫院呼吸內科)
韓正祥(徐州醫科大學附屬醫院腫瘤中心)
黃慧強(中山大學腫瘤防治中心腫瘤內科)
蔣曉東(連雲港市第一人民醫院腫瘤科)
李曼(大連醫科大學附屬第二醫院腫瘤內科)
李玉富(河南省腫瘤醫院血液科)
廖旺軍(南方醫科大學南方醫院腫瘤內科)
羅志國(復旦大學附屬腫瘤醫院腫瘤內科)
牛作興(山東省腫瘤醫院消化內科)
邱文生(青島大學附屬醫院腫瘤科)
沈波(江蘇省腫瘤醫院 南京醫科大學附屬腫瘤醫院日間治療中心)
史艷俠(中山大學腫瘤防治中心腫瘤內科)
束永前(江蘇省人民醫院腫瘤科)
雙躍榮(江西省腫瘤醫院腫瘤內科)
唐敏(重慶市人民醫院腫瘤科)
王佳蕾(復旦大學附屬腫瘤醫院胸部腫瘤內科)
王孟昭(北京協和醫院呼吸內科)
王銳(東部戰區總醫院腫瘤內科)
謝叢華(武漢大學中南醫院腫瘤放化療科)
謝曉冬(北部戰區總醫院腫瘤科)
熊建萍(南昌大學第一附屬醫院腫瘤科)
徐瑞華(中山大學腫瘤防治中心內科)
楊樹軍(河南省腫瘤醫院腫瘤內科)
姚和瑞(中山大學孫逸仙紀念醫院腫瘤內科)
袁響林(華中科技大學同濟醫學院附屬同濟醫院腫瘤科)
張劍(復旦大學附屬腫瘤醫院腫瘤內科)
張俊(上海交通大學附屬瑞金醫院腫瘤科)
張力(中山大學腫瘤防治中心內科)
張清媛(哈爾濱醫科大學附屬腫瘤醫院腫瘤內科)
張小濤(青島市中心醫院放療科)
張小田(北京大學腫瘤醫院消化腫瘤內科)
執筆人
邢鐠元(國家癌症中心 國家腫瘤臨床醫學研究中心 中國醫學科學院北京協和醫學院腫瘤醫院內科 抗腫瘤分子靶向藥物臨床研究北京市重點實驗室)
共識秘書組成員(按姓氏漢語拼音字母排序)
安欣(中山大學腫瘤防治中心腫瘤內科)
陳誠(江蘇省腫瘤醫院放療科)
黃莉玲(國家癌症中心 國家腫瘤臨床醫學研究中心 中國醫學科學院北京協和醫學院腫瘤醫院內科 抗腫瘤分子靶向藥物臨床研究北京市重點實驗室)
肖莉(廈門大學附屬中山醫院腫瘤科)
楊晟(國家癌症中心 國家腫瘤臨床醫學研究中心 中國醫學科學院北京協和醫學院腫瘤醫院內科 抗腫瘤分子靶向藥物臨床研究北京市重點實驗室)
周塵飛(上海交通大學醫學院附屬瑞金醫院腫瘤科)